Vous vous demandez comment préparer vos pieds pour un trail ou un ultra-trail ? Cet article est pour vous !

Préparer ses pieds en trail et ultra-trail : ampoules et blessures
Pourquoi s’intéresser aux ampoules en courses de trail ?
Le trail et l’ultra-trail sont clairement les discipline à la mode. Leur popularité est croissante depuis plusieurs années, avec un nombre toujours plus grand de pratiquants. En préparant cet article sur les blessures en courses de trail, je me suis amusé à calculer le nombre de pratiquants. L’organisation ITRA référence 1 834 840 profils. C’est-à-dire 1 834 840 de personnes qui ont un compte ITRA et ont participé à au moins une course. Il est vrai qu’il existe quelques doublons, mais quand même ! Le nombre de pratiquant de trail est énorme, et là, on ne compte même pas les personnes qui court en trail sans faire de courses. Bref.
Quoi qu’il en soit, le trail et l’ultra-trail sont largement pratiqués ! Et comme toutes les pratiques sportives, les courses viennent avec leur lot d’exigence sur le physique des athlètes. Les longues distances parcourues, les dénivelés importants, les terrains variés et souvent techniques imposent des contraintes importantes. Par conséquent, les blessures sont inévitables, et représentent un enjeu majeur pour la santé et les performances des coureurs.
Parmi ces blessures, on en retrouve de différents types ! Il y en a des traumatiques au niveau musculosquelettique comme les entorses. Il y a également celles dites d’utilisation ou de sur-utilisation comme les tendinopathies. Et, il existe aussi, les blessures cutanées, comme les ampoules aux pieds, qui, bien que souvent sous-estimées, ont un impact considérable. En effet, malgré leur apparence bénigne, elles peuvent altérer significativement la capacité du coureur à maintenir son allure, influencer négativement sa biomécanique de course et même parfois conduire à l’abandon, particulièrement sur les épreuves longues ou par étapes.
Objectif : comprendre les blessures cutanées en trail
Dans cet article, je vous propose qu’on se focalise sur ces lésions cutanées fréquentes mais encore insuffisamment prises en compte. En s’appuyant sur des données scientifiques récentes, nous allons chercher à mieux comprendre la prévalence, les mécanismes de formation et les stratégies efficaces pour prévenir et traiter les ampoules, afin d’aider les traileurs et traileuses à optimiser leur préparation, leur confort et leur réussite sur les courses d’ultra-endurance.
Panorama des blessures en trail : entre aigus et chroniques
Quelles sont les blessures les plus fréquentes en course de trail et d’ultra-trail ?
Déjà il faut garder à l’esprit qu’on ne va parler que de blessures qui apparaissent en course. Aussi, les blessures qui surviennent généralement à l’entraînement ne seront pas abordées ici, mais dans un futur épisode. En course, il semblerait que les blessures les plus courantes chez les traileurs et ultra-traileurs sont de nature musculosquelettique, suivis de prés par les problèmes cutanés.
Une étude menée pendant les Championnats du Monde de trail 2023
En 2024, Zapata-Rodrigo et al. ont profité des Championnats du Monde de Trail Running 2023 à Innsbruck, pour mener une étude sur la distribution des blessures en trail. Pour cela, les auteurs s’appuient sur les rapports médicaux de 280 coureurs traités sur place, dont 147 hommes et 133 femmes. L’analyse porte donc sur un total de 354 blessures ou pathologies médicales recensées.
Les résultats mettent en évidence une forte prévalence des blessures localisées au niveau du pied (47 %). Ces dernières se placent devant celles à la cheville (12 %) et au genou (12 %). Contrairement à d’autres études, ces auteurs distinguent les blessures cutanées mécaniques (comme les ampoules, lacérations ou abrasions), qui sont dominantes dans cette zone. Par ailleurs, ils soulignent que les blessures touchent principalement les systèmes tégumentaire (57 %) et musculosquelettique (38,9 %). Le système tégumentaire c’est tous les tissus situé à l’interface du milieu intérieur et du milieu extérieur d’un organisme, comme la peau par exemple.
La majorité des lésions cutanées sont dues à des facteurs mécaniques ou thermiques, comme la friction ou les brûlures par frottement lors de chute, aggravés par l’humidité des chaussettes, la chaleur intra-chaussure et la durée prolongée de l’effort. Enfin, les auteurs insistent sur le fait que les blessures des pieds, bien que souvent perçues comme mineures, représentent une part importante des prises en charge médicales. Selon eux elles constitueraient donc vrai un défi en matière de prévention dans les épreuves de trail long ou ultra.
Une prévalence confirmée dans d’autres études
L’étude de Warrick et al. publiée en 2019 s’intéresse spécifiquement aux blessures rencontrées lors d’ultra-trail. Elle repose sur les données collectées dans le cadre du programme de surveillance médicale du Western States Endurance Run sur plusieurs années. Ce type de programme a permis aux auteur de s’intéresser aux données de 1 635 participants.
Leurs résultats révèle que les trois principales causes de blessures ayant nécessité des soins médicaux sont :
-
- Les lésions cutanées de friction, principalement les ampoules (15 % des consultations)
- Les douleurs au genou (24 %)
- Les syndromes du tractus ilio-tibial (TFL) (15,8 %)
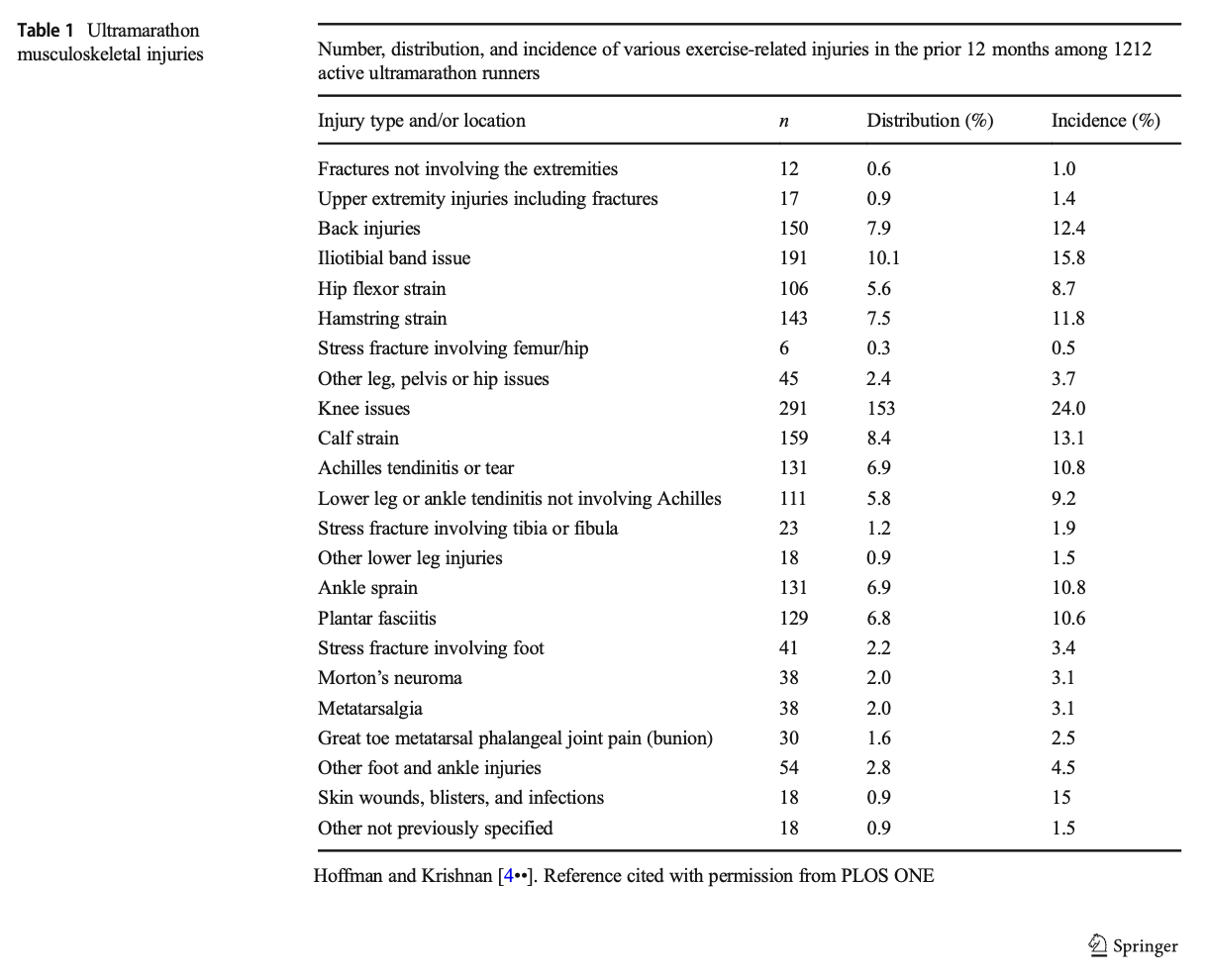
Ces lésions de friction sont donc le 3ème motif le plus fréquent de prise en charge médicale sur ces courses, juste derrière des pathologies musculosquelettiques. L’étude précise également que ces blessures, en particulier les ampoules, peuvent devenir rapidement incapacitantes sur les longues distances. Elles provoquent des altérations de la foulée, une biomécanique compensatoire et peuvent contribuer à l’apparition secondaire de douleurs articulaires à cause de phénomène de compensation. Dans certains cas, elles sont directement à l’origine de l’abandon, ou y contribuent fortement en conjonction avec la fatigue ou d’autres douleurs.
Ampoules : simple bobo ou cause d’abandon ?
Cette importance des lésions de friction est également confirmée par l’étude de Scheer et al. (2021), qui s’appuie sur les données médicales collectées lors d’un autre ultra-trail. Sur les 795 consultations médicales enregistrées, 57,8 % concernaient des ampoules ou des lésions cutanées similaires, ce qui en fait la cause mineure la plus fréquente de recours aux soins. Mais lorsque l’on s’intéresse aux motifs de consultation classés comme « majeurs », c’est-à-dire associés à un impact fonctionnel fort ou à un abandon, les ampoules restent en tête : elles représentent 16 % des motifs de consultation majeure, loin devant les douleurs musculaires (9 %), les infections (9 %) ou les troubles gastro-intestinaux (7 %).
Autrement dit, les ampoules sont à la fois fréquentes et invalidantes. Elles commencent souvent comme un simple inconfort, mais évoluent rapidement vers des lésions douloureuses et infectables, compromettant la poursuite de l’effort. En contexte ultra, leur banalisation est donc une erreur à mon sens, car elles peuvent devenir un facteur d’abandon, soit directement, soit par dégradation de la biomécanique et apparition secondaire de douleurs ailleurs.
Les irritations cutanées
Néanmoins, il ne faut pas oublier un autre problème cutané, les irritations cutanées. Elles concernent généralement les zones de pli et de frottement répété, comme les aines, les mamelons, les aisselles ou l’intérieur des cuisses. Dans une étude menée lors de l’Al Andalus Ultra Trail 2010, une course de 219 km sur 5 jours dans le sud de l’Espagne avec des températures allant jusqu’à 37 °C, Scheer & Murray (2011) ont documenté tous les problèmes médicaux rencontrés par les 69 participants.
Au total, 99 consultations médicales ont été recensées, dont 9 % liées au chafing. Ces irritations survenaient principalement au niveau de l’aine, une zone particulièrement exposée aux frottements répétés et à l’humidité. Ces lésions ne sont pas directement responsables d’abandon. Cependant, elles peuvent générer des douleurs croissantes, compromettre le confort et l’efficacité gestuelle, et évoluer vers des lésions abrasives, voire infectieuses, en l’absence de traitement adapté. L’étude souligne également que la survenue de ces irritations était favorisée par les conditions environnementales extrêmes, en particulier la chaleur, le port prolongé de vêtements humides, et l’accumulation de sueur.
Les ampoules, une importance sous-estimée ?
Personnellement, j’ai un peu le sentiment que les ampoules sont sous-estimées en trail. Les données récentes montrent que pourtant elles sont fréquentes. Par exemple, un essai multicentrique mené sur quatre ultramarathons par étapes de 250 km, Lipman et al. (2016) rapportent que 83 % des participants ont développé au moins une ampoule au cours de l’épreuve. Des chiffres similaires sont retrouvés dans l’étude de Scheer et al. (2014), avec 76 % de coureurs affectés dès le quatrième jour d’un ultra par étapes de 219 km. Sur des formats un peu plus courts, les prévalences restent élevées : 51 % des finishers de l’Ultra-Trail Côte d’Azur Mercantour (UTCAM), long de 156 km, ont ainsi présenté au moins une ampoule à l’arrivée (Damoisy et al., 2023).
De plus, Zapata-Rodrigo et al. (2024) rappellent ainsi que les modèles de classification traditionnels des blessures sous-estiment leur impact réel. Par exemple, une ampoule peut ne pas provoquer d’abandon immédiat, mais altérer la foulée, induire des compensations, et finir par générer une inflammation du TFL. Le DNF est alors attribué à une blessure musculo-squelettique, alors que tout a commencé par une simple lésion cutanée.”
Bref, peut être aussi que mon expérience personnelle biaise mon évaluation de l’importance de ces dernières … Quoi qu’il en soit, mieux comprendre les ampoules, et comment y réagir, c’est savoir prévenir ces désagréments. Je vous propose de parler de cela désormais.
Comprendre les ampoules
Qu’est-ce qu’une ampoule exactement ?
Une ampoule, ou phlyctène dans le langage médical, est une lésion cutanée bénigne, mais handicapante. Elle se caractérise par l’accumulation de fluide séreux entre les couches superficielles de la peau, généralement entre l’épiderme et le derme, au niveau de la jonction dermo-épidermique. Ce liquide clair n’est pas un simple signe de blessure : il a un rôle protecteur en formant un coussin temporaire qui limite les agressions supplémentaires et favorise la cicatrisation.

Le toit de l’ampoule, c’est-à-dire la couche épidermique restée en place au-dessus de la bulle, joue ici un rôle essentiel. Il protège les tissus sous-jacents, réduit le risque d’infection, et limite la douleur. Si ce toit est arraché ou percé de manière inadéquate, la peau mise à nu devient une zone hautement sensible, douloureuse et sujette à des complications (infection, surinfection, plaie chronique).
Sur le plan physiopathologique, l’ampoule résulte d’un processus d’inflammation localisée. Ce dernier est déclenché par un stress mécanique répété. Ce stress crée une micro-rupture de la jonction entre les couches cutanées, suivie d’une réponse inflammatoire et d’une exsudation de plasma, le fameux liquide dans l’ampoule. Une ampoule est donc une rupture de l’homéostasie tissulaire suite à des contraintes.
Comment se forme une ampoule ?
Une lésion mécanique liée aux forces de cisaillement
Précisément, la formation d’une ampoule ne résulte pas simplement d’un frottement superficiel, mais de l’action conjointe de plusieurs forces biomécaniques, dites de cisaillement, entre différentes couches de la peau. Lorsque le pied est soumis à des mouvements répétés dans la chaussure, la couche épidermique externe adhère à la chaussette ou à la semelle, tandis que les structures profondes (muscles, os) poursuivent leur trajectoire, créant ce que les auteurs appellent une dissociation des mouvements tissulaires.
Cette dissociation engendre des forces de cisaillement, qui provoquent la rupture de la jonction dermo-épidermique et la formation d’un espace dans lequel s’accumule du liquide séreux, la fameuse ampoule.
Selon Rushton & Richie (2024), cinq facteurs principaux contribuent à ce processus :
- La friction. Elle permet à l’épiderme d’adhérer à la surface externe (chaussette, chaussure), amplifiant les contraintes internes.
- La pression. Elle agit en synergie avec le cisaillement et favorise les déformations tissulaires.
- L’hydratation de la peau. Une peau humide devient plus vulnérable aux déformations mécaniques.
- Les propriétés biomécaniques de la peau. Son élasticité, sa capacité à répartir les forces, sa tolérance au cisaillement, favorisent ou préviennent les ampoules.
- Les mouvements osseux relatifs. Plus le déplacement du squelette sous-jacent est important, plus la contrainte sur la peau est élevée.
Ces cinq éléments expliquent pourquoi les ampoules apparaissent davantage dans certaines zones (orteils, talon, voûte plantaire). L’étude de Lipman et al. (2016) sur 128 coureurs montre que 50 % des ampoules sont localisées aux orteils et 23 % au talon, confirmant ces zones à haut risque. Enfin, ces auteurs insistent sur le fait que leur prévention doit passer par une approche multifactorielle intégrant à la fois le matériel, les conditions externes (température, humidité), et les caractéristiques propres à chaque coureur.
L’humidité et la chaleur, des ennemis silencieux
L’environnement intra-chaussure joue un rôle déterminant. Comme l’ont montré Krabak et al. (2014), l’humidité, qu’elle provienne de la transpiration ou d’agents extérieurs (pluie, rivières, neige fondue), ramollit la couche cornée, diminue la résistance mécanique de la peau, et augmente sa surface d’adhérence. Cela intensifie les contraintes de cisaillement, favorisant la formation rapide d’ampoules, parfois dès les premières heures d’effort. La chaleur intra-chaussure et les variations thermiques contribuent également à cette fragilité cutanée, en accentuant la sudation et en modifiant la texture épidermique.
Traitement des ampoules : bonnes pratiques et erreurs à éviter
Percer ou ne pas percer une ampoule ?
Pour commencer, l’effort toutes les ampoules ne doivent pas être percées. Si la lésion est peu douloureuse, de petite taille, et située dans une zone sans pression directe, il est souvent préférable de la laisser intacte. Le “toit” cutané agit alors comme une barrière naturelle contre les infections. En revanche, lorsqu’une ampoule est douloureuse, sous tension, ou localisée sur une zone d’appui (orteils, talon, arche plantaire), le drainage devient utile, voire nécessaire pour continuer la course.
L’article de Krabak et al. (2014) fournit un guide clinique sur le bon comportement à adopter face à une ampoule chez les coureurs d’ultra-endurance.
- Ampoule intacte non douloureuse. Ne pas percer. Protéger avec un pansement ou un tape préventif pour éviter son évolution.
- Ampoule intacte douloureuse. Percer avec une aiguille stérile après désinfection, en privilégiant une ouverture distale (côté exposé à la pression plantaire) pour faciliter l’écoulement lors de l’appui.
- Ampoule rompue avec toit cutané conservé. Nettoyer avec un antiseptique doux (solution saline ou bétadine). Lisser délicatement le toit. Appliquer une couche protectrice non adhérente (comme du Spenco ou Telfa), puis couvrir d’un pansement occlusif.
- Ampoule rompue sans toit cutané. Plus exposée aux infections. Nettoyer soigneusement, appliquer une pommade antibiotique (comme de la bacitracine). Protéger avec une compresse stérile et un bandage non compressif.
Les auteurs insistent sur l’importance du drainage propre, c’est-à-dire que l’usage de ciseaux ou d’instruments non stériles est proscrit. Ils recommandent plusieurs petits orifices plutôt qu’un seul grand, afin de limiter le risque de rupture du toit cutané, qui sert de barrière contre l’infection.
Pansements et techniques de bandage efficaces
Pour Rushton & Richie, le pansement optimal pour une ampoule repose sur un principe : transformer une zone de friction en une zone de glissement externe. Il ne s’agit pas seulement de couvrir la blessure, mais de détourner les forces mécaniques vers des matériaux absorbants. Cela passe par une construction de pansement en trois couches successives, chacune ayant une fonction spécifique :
- Une interface douce, non adhérente. Placée directement sur l’ampoule, cette couche est essentielle si le toit cutané est perdu. Les auteurs recommandent des produits comme le Spenco 2nd Skin, qui protègent la plaie et limitent les adhérences douloureuses.
- Un pansement primaire fin, souple et adaptable. Cette couche intermédiaire doit couvrir largement la zone lésée, déborder sur la peau saine, et épouser les reliefs sans pli. Des tapes en tissu ou papier médical sont recommandés. Les coins doivent être arrondis pour éviter la formation d’“oreilles de chien”, sources de nouvelles frictions.
- Une couche adhésive de maintien (tape renforcé). Enfin, pour stabiliser l’ensemble, un adhésif élastique type Elastikon est appliqué en périphérie, sans engendrer de tension circulaire. L’objectif est de maintenir le pansement sans comprimer le pied, afin de ne pas perturber la circulation sanguine ni accentuer les frottements.
Avant l’application, la peau doit être propre et sèche. Le pansement ne doit être changé que si des signes d’humidité, de douleur ou de décollement apparaissent. Cette approche technique permettrait de minimiser les contraintes mécaniques résiduelles, de réduire le risque d’aggravation et de permettre la poursuite de l’effort dans des conditions optimales.
Comment prévenir les ampoules en trail et ultra-trail ?
Les bonnes chaussettes contre les ampoules
Les chaussettes représentent un levier central dans la prévention des ampoules. Les modèles en fibres synthétiques semblent générer significativement moins d’ampoules que les chaussettes en coton. Cela est du au fait qu’elles évacuent mieux l’humidité et limitent mieux la friction cutanée. Dans leur revue de littérature, Worthing et al. (2017) soulignent aussi que ce type chaussettes en fibres synthétiques sont associées à une réduction de la prévalence des ampoules lors d’effort en outdoor, notamment en terrain humide ou chaud.
Des modèles veulent aller encore plus loin avec une double épaisseur. Leur but est de créer un glissement entre deux couches de textiles plutôt qu’entre la peau et la chaussette. Toutefois, leur efficacité semble limitée.
Rushton & Richie (2024) précisent que la chaussette participe à créer un environnement thermo-hygrométrique stable au contact de la peau. Les matériaux à faible coefficient de friction, associés à une évacuation rapide de l’humidité, limitent l’accumulation de sueur, donc le ramollissement de la couche cornée, qui est un facteur de fragilisation cutanée.
Et les chaussures ?
Concernant les chaussures, Warrick et al. (2019) rappellent qu’un chaussant inadapté est une cause majeure de blessures des pieds chez les coureurs. L’élément le plus souvent négligé reste la prise en compte du gonflement du pied, fréquent au-delà de plusieurs heures d’effort. Il est donc conseillé de choisir des chaussures avec un volume suffisant à l’avant-pied. Les plus sensibles aux ampoules peuvent aller jusqu’à prendre une demi-pointure de plus que sa taille habituelle
Il faut cependant garder à l’esprit que si un chaussage trop serré augmente la pression plantaire, un chaussage trop lâche favorise les mouvements internes et donc les frictions. Sans surprise, les auteurs soulignent l’importance d’un test terrain du combo chaussettes/chaussures avant la course, et ce, sur des durées suffisamment longues pour expérimenter les effets du frottement répété, de la sueur, etc.
Taping anti-ampoules en trail
Parmi les méthodes validées pour réduire la survenue des ampoules, l’application de ruban en papier type Micropor sur les zones à risque semble être une stratégie efficace et peu coûteuse. Dans un essai clinique randomisé contrôlé mené par Lipman et al. (2016), 128 coureurs ont été suivis lors de quatre ultramarathons par étapes de 250 km dans le désert. La moitié des participants ont appliqué du ruban en papier sur des zones prédéfinies du pied. L’autre moitié ne bénéficiait d’aucune protection préventive.
Les résultats montrent que 63 % des zones non protégées ont développé des ampoules alors que 23 % des zones traitées en ont vu se développer. On parle donc d’une une réduction du risque de 40 %, sans effet indésirable rapporté.
Le ruban en papier agit principalement en limitant les forces de cisaillement à la surface de la peau : au lieu que la friction s’exerce entre l’épiderme et la chaussette, elle est déviée sur la surface externe du tape.
Cependant, les auteurs notent que l’efficacité du taping dépend de sa mise en œuvre :
- L’application doit être précise, sur une peau propre, sèche.
- Aucun pli ne doit être visible, les irrégularités peuvent créer des points de pression ou de friction.
- Le maintien est facilité par des recouvrements successifs, notamment si les conditions sont humides ou chaudes.
Cette technique simple, validée sur le terrain, offre ainsi un excellent compromis entre efficacité, tolérance cutanée et coût. Elle devrait faire partie intégrante de la stratégie de prévention des coureurs engagés sur des formats longs ou multi-étapes.
Lubrification et poudres
Les lubrifiants cutanés visent à réduire le coefficient de friction entre la peau et la chaussette, en agissant comme barrière protectrice. Dans la revue systématique de Worthing et al. (2017), les lubrifiants sont évoqués comme une stratégie logique. Cependant aucune étude de qualité n’évaluant leur efficacité n’a été incluse dans leur synthèse, faute de données contrôlées. Cela laisse un flou important sur leur réelle efficacité, bien que de nombreux athlètes trouvent ces dernières efficaces.
Rushton & Richie (2024) expliquent que le problème de ces produits réside dans leur persistance limitée sur la peau. Ils sont souvent éliminés par la sueur, les mouvements répétés ou les frottements prolongés. Ils pourraient toutefois s’avérer utiles dans des conditions froides ou sèches, ou lors des premières heures de course, avant que la transpiration ne compromette leur tenue.
Concernant les poudres, Worthing et al. (2017) rapportent également l’absence d’études contrôlées sur leur usage. Leur action repose principalement sur l’absorption temporaire de l’humidité, ce qui pourrait réduire la macération et la friction, mais leur efficacité chute rapidement lorsque l’humidité sature le tissu.
En résumé, l’usage de lubrifiants ou de poudres peut constituer une stratégie d’appoint, à condition de tenir compte de la durée de l’effort, des possibilités de réapplication, et des conditions environnementales (humidité, température, intensité de la transpiration). Leur efficacité reste malheureusement moins documentée.

Préparation progressive de la peau
Une stratégie efficace pour prévenir les ampoules repose sur l’adaptation progressive de la peau. Cette adaptation passe notamment par une kératinisation accrue de la couche cornée. Cette technique populaire est aussi soutenue par Rushton & Richie (2024), qui insistent sur la nécessité d’un conditionnement mécanique progressivement de la peau pour en augmenter la résistance.
Une méthode prometteuse, consiste en l’application locale de jus de citron, visant à induire un effet tannant sur la peau. La publication de Damoisy et al., 2023 rapportait que sur 225 finishers d’ultratrails, 15 % des coureurs déclaraient utiliser le citron comme méthode de prévention des ampoules, bien que sans validation scientifique à ce moment-là. Dans l’essai contrôlé randomisé que cette équipe a réalisé plus tard, en 2024, 15 coureurs ont appliqué quotidiennement du jus de citron pendant 28 jours avant un trail sur un seul pied (“pied citron”), l’autre servant de contrôle. Leurs résultats rapportent une moyenne de 2 ampoules sur les “pieds citron” contre 10 sur les pieds contrôles, suggérant une efficacité potentielle de la méthode.
Pour les auteurs, un protocole plus court (p. ex., 2 semaines) serait probablement mieux accepté. Des études complémentaires restent souhaitables pour mieux comprendre les effets cutanés de l’acide citrique.
Conclusion – Comment éviter les ampoules en trail et en ultra ?
Les ampoules sont donc loin d’être un simple désagrément dans la pratique du trail et de l’ultra-trail. Les études discutées dans cet article soulignent leur prévalence élevée et leur capacité à altérer significativement la performance des coureurs, voire à provoquer des abandons, que ce soit directement ou indirectement. Pourtant, ces lésions sont souvent sous-estimées, éclipsées par d’autres blessures perçues comme plus graves ou plus fréquentes.
Une prévention efficace des ampoules requiert donc une approche globale, intégrant plusieurs dimensions complémentaires :
- Matériel adapté. On parle de chaussettes techniques synthétiques, et de chaussures suffisamment larges pour accueillir le gonflement des pieds lors de longues épreuves.
- Techniques préventives validées. Par exemple l’application ciblée de ruban en papier ou autres pansements préventifs),
- Adaptation cutanée progressive par l’exposition régulière aux contraintes mécaniques et éventuellement par l’application de solutions tannantes comme le jus de citron, dont l’efficacité initiale est encourageante, bien qu’encore à confirmer par des études à plus grande échelle.
Enfin, la gestion attentive des ampoules, qu’il s’agisse du drainage préventif ou du pansement adapté, constitue un véritable savoir-faire indispensable à tout coureur d’endurance. Prendre au sérieux ces blessures apparemment bénignes pourrait faire la différence entre terminer une épreuve dans les meilleures conditions possibles ou subir une expérience douloureuse conduisant à l’abandon. En somme, la prise en compte rigoureuse de ces recommandations permettra aux traileurs et ultra-traileurs de préserver leur confort, leur performance et, par extension, le plaisir de courir longtemps et sereinement sur les sentiers.
Découvrez cet article en podcast !
Partie 1 – Mes explications
En podcast vidéo
En podcast audio
Partie 2 – Mon interview d’experts – Quentin Clerc-Pithon et Olivier Garcin
En podcast vidéo
En podcast audio
Références bibliographiques
• Damoisy, J. B., Destombes, V., Savina, Y., Pröpper, C. J., Braun, C., & Tanne, C. (2023). Epidemiology, prevention methods, and risk factors of foot blisters in French trail ultramarathons. The Journal of sports medicine and physical fitness, 63(8), 921-926.
• Damoisy, J. B. (2022). Étude Épidémiologique Et Évaluation D’une Méthode de Prévention Des Ampoules Chez Les Coureurs D’ultratrail Par Application Locale de Citron (Doctoral dissertation).
• Krabak, B. J., Waite, B., & Lipman, G. (2014). Evaluation and treatment of injury and illness in the ultramarathon athlete. Physical Medicine and Rehabilitation Clinics, 25(4), 845-863.
• Lipman, G. S., Sharp, L. J., Christensen, M., Phillips, C., DiTullio, A., Dalton, A., … & Krabak, B. J. (2016). Paper tape prevents foot blisters: a randomized prevention trial assessing paper tape in endurance distances II (Pre-TAPED II). Clinical Journal of Sport Medicine, 26(5), 362-368.
• Puigarnau, S., Guinovart, N., Urquijo, I., & Alcaraz, S. (2025). Predictors and reasons for dropping out of long-distance mountain races. Apunts: Educació Física i Esports, (159).
• Rushton, R., & Richie, D. (2024). Friction Blisters of the Feet: A Critical Assessment of Current Prevention Strategies. Journal of Athletic Training, 59(1), 8-21.
• Scheer, B. V., & Murray, A. (2011). Al Andalus Ultra Trail: an observation of medical interventions during a 219-km, 5-day ultramarathon stage race. Clinical Journal of Sport Medicine, 21(5), 444-446.
• Scheer, B. V., Reljic, D., Murray, A., & Costa, R. J. S. (2014). The enemy of the feet: blisters in ultraendurance runners. Journal of the American Podiatric Medical Association, 104(5), 473-478.
• Warrick, A., Currey, J., & Waite, B. (2019). Ultramarathon comprehensive injury prevention. Current Physical Medicine and Rehabilitation Reports, 7(3), 186-194.
• Zapata-Rodrigo, R., Bruneau, A., Du Villars, B. R., & Ramírez-Parenteau, C. (2024). Musculoeskeletal injuries and illnesses in the Spanish and French trail running teams during the WMTRC 2023. Apunts Sports Medicine, 59(223), 100451.



