Vous voulez tout savoir de l’hypoglycémie en trail et comment l’éviter ? Cet article est pour vous.

Le nemesis des coureurs : l’hypoglycémie
Qui n’a jamais entendu un coureur dire qu’il avait “fait une hypo” en course ? En trail, la peur de manquer d’énergie est normale. Pourtant, derrière ce terme, on trouve un mélange de réalités physiologiques et de croyances bien ancrées. Faut-il vraiment redouter une “hypoglycémie réactionnelle” si l’on prend des glucides avant ou pendant l’effort ? Les aliments à index glycémique bas sont-ils vraiment une arme anti-hypo ? Pourquoi certains trailers “tombent en panne” alors que d’autres semblent tenir des heures avec peu d’apports ?
Dans cet article, je vous propose de remettre de l’ordre dans ces idées. Nous allons explorer ce qu’est réellement l’hypoglycémie, comprendre les mécanismes hormonaux qui permettent à la glycémie de rester stable à l’effort, et analyser pourquoi certaines baisses de sucre peuvent survenir en trail. Nous verrons aussi comment la recherche a progressivement démonté certaines croyances, comme celle de l’hypoglycémie réactionnelle ou de l’intérêt systématique des index glycémiques bas, pour mieux se concentrer sur l’essentiel : les apports glucidiques, leur quantité et leur tolérance.
Car derrière les chiffres, les hormones et les études, la vraie question reste simple : comment éviter la panne de carburant en course et préserver sa santé à long terme ?
Qu’est-ce que l’hypoglycémie ?
Pour comprendre correctement ce qu’est l’hypoglycémie en trail et comment l’éviter, il me semble crucial de comprendre le principe de glycémie. Je trouve que la revue de Perlmuter et al., 2008 permet de comprendre les bases de ce paramètre. Selon eux, la glycémie désigne simplement la concentration de glucose dans le sang. Pour un traileur, c’est un paramètre clé, car le glucose est le carburant central du cerveau et des muscles, surtout lors des efforts prolongés.
Cette glycémie, donc cette concentration de glucose dans le sang, peut être dans 3 états :
- En conditions normales, on parle d’euglycémie lorsque la glycémie se situe entre 70 et 100 mg/dL (3,9–5,6 mmol/L). C’est dans cette fourchette que l’organisme fonctionne de manière optimale.
- L’hypoglycémie correspond à une chute en dessous de 60–70 mg/dL (3,3–3,9 mmol/L).
- À l’opposé, l’hyperglycémie désigne une élévation excessive du glucose sanguin. Elle concerne davantage les contextes cliniques que le trail.
Insuline et glucagon, les gardiens de l’équilibre glycémique
Perlmuter et al., en 2008 expliquent aussi que l’équilibre de la glycémie repose sur un dialogue permanent entre deux hormones principales : l’insuline et le glucagon. Ces hormones, toutes deux sécrétées par le pancréas, agissent comme des forces opposées pour maintenir une concentration stable de glucose dans le sang.
L’insuline, l’hormone du stockage
Au repos, l’insuline est libérée lorsque la glycémie augmente, par exemple après un repas riche en glucides. Son rôle est d’abaisser la glycémie en favorisant l’entrée du glucose dans les cellules musculaires et adipeuses, mais aussi en stimulant son stockage sous forme de glycogène dans le foie et les muscles. On parle donc d’une hormone hypoglycémiante, dont l’action est particulièrement marquée au repos et après un repas (c.-à-d. phase post-prandiale).
Le glucagon, l’hormone de la libération
À l’inverse, le glucagon est sécrété lorsque la glycémie tend à baisser, par exemple lors d’un jeûne. Son action principale est de stimuler le foie pour qu’il libère du glucose dans le sang. C’est donc une hormone hyperglycémiante, indispensable pour éviter les hypoglycémies.
À l’inverse, le glucagon est sécrété lorsque la glycémie tend à baisser, par exemple lors d’un jeûne ou d’un effort prolongé. Son rôle est de dire au foie “Libère du sucre dans le sang !” Pour cela, il utilise deux mécanismes :
- Il vide les réserves de sucre déjà stockées dans le foie (c’est ce qu’on appelle la glycogénolyse).
- Il est aussi capable de fabriquer du nouveau sucre à partir d’autres sources comme certaines protéines ou le lactate (c’est la néoglucogenèse).
Grâce à ce double mécanisme, le glucagon agit comme une sécurité anti-hypo, en garantissant un apport de glucose aux muscles et au cerveau quand ils en ont besoin, et par exemple quand les réserves s’amenuisent.
Comment reconnaître une hypoglycémie ?
Reconnaître une hypoglycémie est essentiel, aussi bien au repos qu’à l’effort. Cependant, les symptômes peuvent manquer de clarté pendant l’exercice. D’après Cryer (2008), au repos, les signes d’hypoglycémie incluent des palpitations, une sudation inhabituelle, des tremblements, de l’anxiété ou une faim soudaine. Quand la baisse de glucose s’accentue, apparaissent des symptômes plus sévères (somnolence, confusion, impression de chaleur, vertiges). Dans les cas extrêmes, cela peut aller jusqu’à la perte de connaissance.
À l’effort, la situation est plus délicate. Beaucoup de signes d’hypoglycémie ressemblent aux sensations normales de l’exercice (transpirer, être fatigué, avoir le cœur qui s’accélère). L’hypoglycémie peut donc passer inaperçue ou être attribuée à la simple difficulté de la course. Certains auteurs avancent d’ailleurs qu’on surestimerait la fréquence des hypoglycémies à l’effort. Par exemple, dans une large étude de glucose en continu, Zignoli et al. (2023) ont montré que les véritables hypoglycémies au sens clinique sont rares pendant l’endurance. Quand des baisses surviennent, elles sont le plus souvent transitoires, bénignes et individuelles. Les symptômes les plus rapportés sont des faiblesses inhabituelles, une vision trouble, des étourdissements, voire une confusion légère.
Comment varie la glycémie à l’effort ?
Si les variations de la glycémie dans le quotidien peuvent être dues à de nombreux paramètres, je vous propose qu’on se concentre sur ces dernières à l’effort. Lors d’un effort d’endurance, les muscles consomment massivement le glucose circulant. Ce qu’on appelle “glucose circulant” renvoie au sucre présent dans le plasma sanguin, la partie liquide du sang qui transporte les nutriments.
Théoriquement, cette consommation rapide pourrait faire chuter la glycémie en quelques minutes. Pourtant, chez un individu sain, cela n’arrive pas, ou en tout cas pas pendant une certaine durée d’exercice. On observe que même sans alimentation, la glycémie reste relativement stable. Ce paradoxe s’explique par une série d’adaptations physiologiques qui permettent d’une part de mobiliser des sucres en réserves, et d’autre part de limiter le stockage de ceux présents. Pour comprendre ces mécanismes, je vous propose qu’on s’appuie sur l’excellente revue de littérature de Trefts et al., (2015).
Limiter le stockage, l’inhibition de l’insuline à l’effort
L’une des premières adaptations de l’organisme à l’exercice d’endurance est la chute physiologique de l’insuline, autrement dit son inhibition. Comme le souligne Trefts et al. (2015), cette diminution est indispensable à l’exercice physique. Si l’insuline restait élevée, il y aurait pendant l’effort un stockage du glucose dans les cellules adipeuses et musculaires, au lieu de le laisser circuler pour qu’il soit utilisé par les muscles. Autrement dit, l’organisme risquerait de “ranger” son carburant au moment précis où il en a le plus besoin.
Cette inhibition de l’insuline a deux conséquences. D’une part, elle préserve le glucose sanguin en évitant qu’il ne soit capté par les tissus non prioritaires. D’autre part, elle facilite l’action des hormones contre-régulatrices (glucagon, catécholamines, cortisol), qui stimulent la libération de glucose par le foie. Les catécholamines en particulier jouent un double rôle. D’une part, elles inhibent encore davantage la sécrétion d’insuline. D’autre part elles favorisent directement la libération hépatique de glucose. Grâce à cette baisse de l’insuline et à l’activation de ces hormones, le sucre reste disponible pour les muscles qui travaillent et pour le cerveau, ce qui contribue à maintenir la stabilité de la glycémie pendant l’effort.
Libérer les glucides, la stimulation du glucagon
En parallèle de l’inhibition de l’insuline, l’organisme augmente la sécrétion de glucagon. Cette hormone agit comme un signal d’alerte au niveau du foie. Ce dernier libère alors du glucose pour alimenter les muscles en activité. C’est ce jeu permanent entre captation musculaire et libération hépatique qui permet de maintenir la glycémie dans des valeurs stables.
Trefts et al. (2015) soulignent toutefois les limites de ce mécanisme. Lors d’un exercice long, lorsque les réserves de glycogène hépatique et musculaire diminuent, le risque d’hypoglycémie augmente. Dans ce cas, la consommation de glucides exogènes (boissons, gels, aliments) devient indispensable pour prévenir la chute glycémique et maintenir l’intensité de l’effort.
En effet, sans cet apport, l’organisme doit compter principalement sur les lipides. Or, leur utilisation est plus lente et limitée en quantité par rapport aux glucides, ce qui ne permet pas de soutenir certaines intensités. Mais c’est un autre sujet, que nous n’approfondirons pas ici.
Quand les réserves hépatiques atteignent leurs limites
Un autre élément essentiel pour comprendre l’hypoglycémie en trail vient des travaux de Borghouts & Keizer (1999). Après une nuit de jeûne, les réserves de glycogène hépatique ne sont que d’environ 75 à 100 g. Or, après seulement 40 minutes d’exercice intense, près d’un quart de ce stock peut être épuisé. Plus l’effort se prolonge, plus le foie voit sa capacité de libération du glucose diminuée. La néoglucogenèse (c’est-à-dire la fabrication de nouveau glucose à partir d’autres substrats comme le lactate, la glycérine issue des graisses ou certains acides aminés)prend alors le relais. Elle peut fournir jusqu’à 50 % du glucose libéré. Cependant, cette voie reste insuffisante pour compenser la baisse des réserves. Aussi, au-delà de 90 minutes d’effort sans apport glucidique, la glycémie chute inévitablement.
C’est probablement pourquoi les études recommandent éventuellement des apports pour les efforts inférieurs à 1h, mais soulignent que ces derniers sont cruciaux après cette durée. Enfin, l’étude rappelle le rôle central des lipides dans la fourniture d’énergie. À basse intensité (≈25 % VO₂max), presque toute l’énergie provient des graisses. Mais plus l’intensité augmente, plus leur contribution relative diminue. Cette dépendance accrue aux glucides lors de l’effort d’endurance explique pourquoi l’épuisement du glycogène et l’absence d’apport externe exposent le coureur au risque d’hypoglycémie.
En trail, l’hypoglycémie réactionnelle n’existe pas
“Mais alors, l’hypoglycémie réactionnelle n’est pas possible à l’effort ?!”. Si vous avez suivi, c’est la remarque qui devrait immédiatement vous sauter à l’esprit. Je vous explique.
Qu’est-ce que l’hypoglycémie réactionnelle ?
L’hypoglycémie réactionnelle correspond à une baisse de la glycémie qui survient deux à cinq heures après un repas riche en glucides. Elle est liée à un déséquilibre hormonal post-prandial, c’est-à-dire après le repas. Comme l’explique Cryer (2008), son mécanisme central est une sécrétion d’insuline disproportionnée par rapport à la quantité de glucose réellement disponible. Face à une arrivée massive de sucre dans le sang, l’organisme libère une quantité d’insuline trop importante. Cela accélère la captation du glucose par les tissus et provoque une chute transitoire de la glycémie.
Cette hyper-réactivité insulinique est d’autant plus problématique si la contre-régulation hormonale, en particulier le glucagon et l’adrénaline, ne parvient pas à compenser la baisse. Dans ce cas, l’hypoglycémie est favorisée à la fois par l’excès d’insuline et par l’incapacité des hormones contre-régulatrices à rétablir rapidement l’équilibre. La glycémie diminue alors trop vite et peine à être stabilisée. La personne se retrouve en situation d’hypoglycémie réactionnelle, c’est-à-dire en réaction à un pic d’insuline déclenché lui-même par l’arrivée d’une grande quantité de glucides.
Mais à l’effort, nous l’avons vu, l’insuline ne fonctionne pas comme au repos.
Pourquoi l’hypoglycémie réactionnelle est impossible à l’effort ?
À l’effort, le contexte hormonal change totalement. Comme nous l’avons vu, l’insuline chute physiologiquement dès le début de l’exercice, sous l’effet des catécholamines et du système nerveux sympathique (Trefts et al., 2015). L’exercice empêche donc précisément le scénario qui, au repos, conduit à une hypoglycémie réactionnelle, c.-à-d. une sécrétion d’insuline disproportionnée.
En parallèle, le glucagon et les catécholamines stimulent fortement le foie pendant l’effort. Cela entraîne la libère du glucose pour compenser la captation accrue par les muscles. Autrement dit, l’ensemble du système est configuré pour garantir la disponibilité de sucre et non pour provoquer une chute brutale. En résumé, chez le traileur comme chez tout sportif d’endurance, l’hypoglycémie réactionnelle n’existe pas. Ce qui existe, ce sont des baisses passagères de la glycémie, influencées par la durée de l’effort et le timing nutritionnel, mais qui n’ont rien à voir avec le mécanisme clinique décrit au repos.
Une vulnérabilité individuelle ?
Ce que montre la littérature, et en particulier la revue de Jeukendrup & Killer (2010), c’est que l’hypoglycémie pendant l’exercice n’est pas une fatalité universelle. Il pourrait même s’agir d’un phénomène individuel. Certaines personnes y seraient particulièrement sensibles, alors que d’autres y échappent complètement. Dans l’étude de Moseley et al., (qu’ils citent) par exemple, la probabilité de développer une hypoglycémie variait en fonction du moment de l’ingestion de glucides avant l’effort (75, 45 ou 15 minutes), mais surtout selon les individus eux-mêmes. Ceux qui présentaient une hypoglycémie dans une condition avaient tendance à en développer dans toutes les autres conditions. Autrement dit, il existerait des “profils de susceptibilité”.
Fait intéressant, cette variabilité ne se limite pas aux mesures objectives de la glycémie. Certains athlètes rapportaient des symptômes intenses d’hypoglycémie alors que leur glycémie n’est pas objectivement basse, sous le seuil de 3,5 mmol/L). Parallèlement, d’autres affichent des glycémie parfois très faibles (parfois < 2,5 mmol/L) sans présenter de signes particuliers. Ce décalage entre valeur biologique et ressenti subjectif remet en question l’idée qu’il existe un seuil unique pour définir l’hypoglycémie. Il semblerait plutôt que ce seuil soit propre à chaque individu et modulé par sa sensibilité et ses adaptations métaboliques.
Les athlètes entraînés sont-ils moins sensibles aux hypoglycémie ?
Une meilleure régulation glycémique chez les athlètes entraînés
L’entraînement d’endurance améliore significativement la sensibilité à l’insuline et la captation du glucose par les muscles. Cela permet aux athlètes de maintenir leur glycémie dans une zone stable, même en contexte de charges élevées et d’apports glucidiques importants. Avec des suivis par capteurs de glucose en continu, Bowler et al., 2024 montrent que la majorité du temps est passée en euglycémie (souvent plus de 90 %). Ces dernières observent également une variabilité glycémique inférieure à celle d’individus non sportifs.
Un risque d’hypoglycémie qui persiste, surtout la nuit
Chez l’athlète d’endurance sans pathologie, la régulation glycémique est efficace. Cela est dû à plusieurs adaptations de l’entraînement comme une sensibilité accrue à l’insuline, ou encore une forte capacité d’oxydation lipidique. Malgré cette régulation fine, des épisodes d’hypoglycémie transitoire peuvent encore survenir, notamment lorsque la disponibilité énergétique est trop faible ou après des charges d’entraînement importantes.
La revue de Flockhart & Larsen, 2024 souligne que des athlètes peuvent présenter des baisses de glycémie nocturne après des journées intenses, susceptibles d’altérer la récupération et la qualité du sommeil. Ce phénomène ne traduit pas une défaillance du système de régulation, mais plutôt un déséquilibre ponctuel entre apports et dépenses. Pour l’athlète sain, la prévention passe donc par une attention particulière à la disponibilité énergétique et aux apports glucidiques post-exercice, afin d’optimiser la récupération.
Comment éviter l’hypoglycémie en trail ?
Si l’hypoglycémie réactionnelle n’existe pas à l’effort, les traileurs peuvent néanmoins expérimenter une baisse marquée de leur glycémie. Leur prévention repose avant tout sur les apports glucidiques et sur le timing de l’effort.
Une première stratégie consiste à prendre une collation glucidique avant l’entraînement ou la course. De petites quantités (15 à 25 g) suffisent généralement à sécuriser les premiers kilomètres. C’est particulièrement vrai si l’athlète n’a pas réduit son dernier repas ou s’il ne s’entraîne pas à distance de ce repas (≈ plus de 3 h). Cette approche est bien documentée, notamment par Riddell & Milliken (2011), qui montrent que des apports modestes et réguliers permettent de maintenir l’euglycémie pendant l’effort.
Lorsque l’exercice se prolonge, le recours à des apports réguliers en glucides devient indispensable. Les recommandations des grandes sociétés savantes (ACSM, ISSN) indiquent :
- 0 à 1 h d’effort → rien ou de petites quantités (~20 g/h) ;
- 1 h à 2 h 30 → 30 à 60 g/h (source unique, type maltodextrine) ;
- > 2 h 30 → 60 à 90 g/h (combinaison de sources, maltodextrine + fructose en ratio 2:1 ou 1:0.8).
L’horaire de l’entraînement influence aussi la glycémie. Partir 30 à 90 minutes après un repas facilite l’utilisation du glucose exogène et réduit le risque d’hypoglycémie. En contrepartie, la digestion étant encore en cours, cela peut limiter le confort gastrique.
L’éclairage de Prins et al. (2025)
Une étude récente a montré que même de très petites quantités de glucides peuvent suffire à prévenir l’hypoglycémie. Dans un protocole mené chez des triathlètes entraînés, Prins et al. (2025) ont montré qu’un apport de seulement 10 g/h permettait de maintenir la glycémie et d’améliorer la tolérance à l’effort. Les efforts étudiés ne dépassaient pas 200 minutes, ce qui limite l’extrapolation aux trails longs ou ultras. Mais ce résultat suggère qu’en conditions réelles de course, lorsque l’alimentation devient difficile, même de petites prises régulières pourraient suffire à éviter l’hypoglycémie, sans toutefois garantir une performance optimale.
Les index glycémiques bas en trail : solution anti-hypoglycémie ?
Qu’est-ce qu’un index glycémique ?
L’index glycémique (IG) est un outil pour comparer la capacité des aliments glucidiques à élever la glycémie par rapport à une référence. Le plus souvent, le glucose pur ou le pain blanc joue ce rôle. Il est calculé à partir de la réponse glycémique mesurée après ingestion de 50 g de glucides issus de l’aliment testé, comparée à celle obtenue avec la même quantité de glucose.
- Plus l’aliment entraîne une hausse rapide de la glycémie, plus l’IG est élevé.
- Plus l’aliment entraîne une hausse lente de la glycémie, plus l’IG est bas.
Et je dois avouer que le concept est séduisant. Hypothétiquement, en choisissant des aliments à IG bas, on limiterait les “pics” glycémiques et les baisses brutales qui peuvent s’ensuivre. Mais avant de voir si cette hypothèse se confirme, il faut noter plusieurs limites à l’IG.
Les limites de l’index glycémique
Dans son article de vulgarisation, Asker Jeukendrup souligne plusieurs limites majeures de l’index glycémique. Tout d’abord, il repose sur une portion standardisée de 50 g de glucides, ce qui ne reflète pas la réalité de la consommation. Pour certains aliments, cette référence conduit à des situations peu réalistes. Par exemple atteindre 50 g de glucides avec des carottes impliquerait d’en manger 750 g.
Ensuite, l’IG varie considérablement d’un individu à l’autre. La digestion, l’absorption et la réponse hormonale sont propres à chacun. Cela explique pourquoi la réaction glycémique face à un même aliment est rarement universelle. Cela rejoint d’ailleurs ce que nous avons vu plus tôt concernant les différences interindividuelles dans le seuil de glycémie à partir duquel les symptômes d’hypoglycémie apparaissent.
Enfin, l’IG d’un repas complet n’est pas celui d’un aliment simple. La présence de graisses, de protéines ou de fibres modifie la vitesse d’absorption du glucose et relativise la valeur prédictive de l’IG. Ces limites sont encore plus marquées dans le contexte de l’exercice, où les mécanismes physiologiques de régulation de la glycémie (chute de l’insuline, stimulation du glucagon, activation des catécholamines) dominent largement l’effet intrinsèque de l’aliment.
Intérêt des IG bas avant l’effort
Pendant longtemps, les nutritionnistes du sport ont recommandé d’éviter les sucres simples ou les aliments à IG élevé avant l’effort. Cette prudence reposait sur la crainte de provoquer une hypoglycémie précoce lors des premières minutes d’exercice. L’idée était donc que des aliments à IG bas, absorbés plus lentement, permettraient de maintenir une glycémie plus stable et de favoriser l’oxydation des graisses, avec à la clé une meilleure endurance.
La revue de Donaldson et al. (2010)
La revue de Donaldson et al., en 2010 a synthétisé plus de 15 ans de travaux sur l’IG et la performance d’endurance. Elle rappelle que les recommandations en faveur des aliments à IG bas avant l’effort reposent en réalité sur très peu d’études positives. Parallèlement, un grand nombre de travaux ne montrent aucun effet significatif sur la performance.
La conclusion est que le facteur déterminant reste l’apport de glucides en quantité suffisante, plus que leur IG. Les auteurs encouragent donc les athlètes à suivre les recommandations générales, et à se baser sur des critères pratiques et leur tolérance individuelle pour choisir entre IG bas ou élevé.
La méta-analyse de Burdon et al. (2017)
Sept ans plus tard, plus tard, la méta-analyse de Burdon et al., a compilé 19 études comparant des repas à IG haut (≥70) ou bas (≤55), ingérés entre 30 minutes et 4 heures avant un effort d’endurance de plus d’une heure. Les résultats ne montre aucun bénéfice des IG bas sur la performance maximale ou sous-maximale. Cette absence d’effet était observée même dans les nombreuses études réalisées sans consommation de glucides pendant l’exercice.
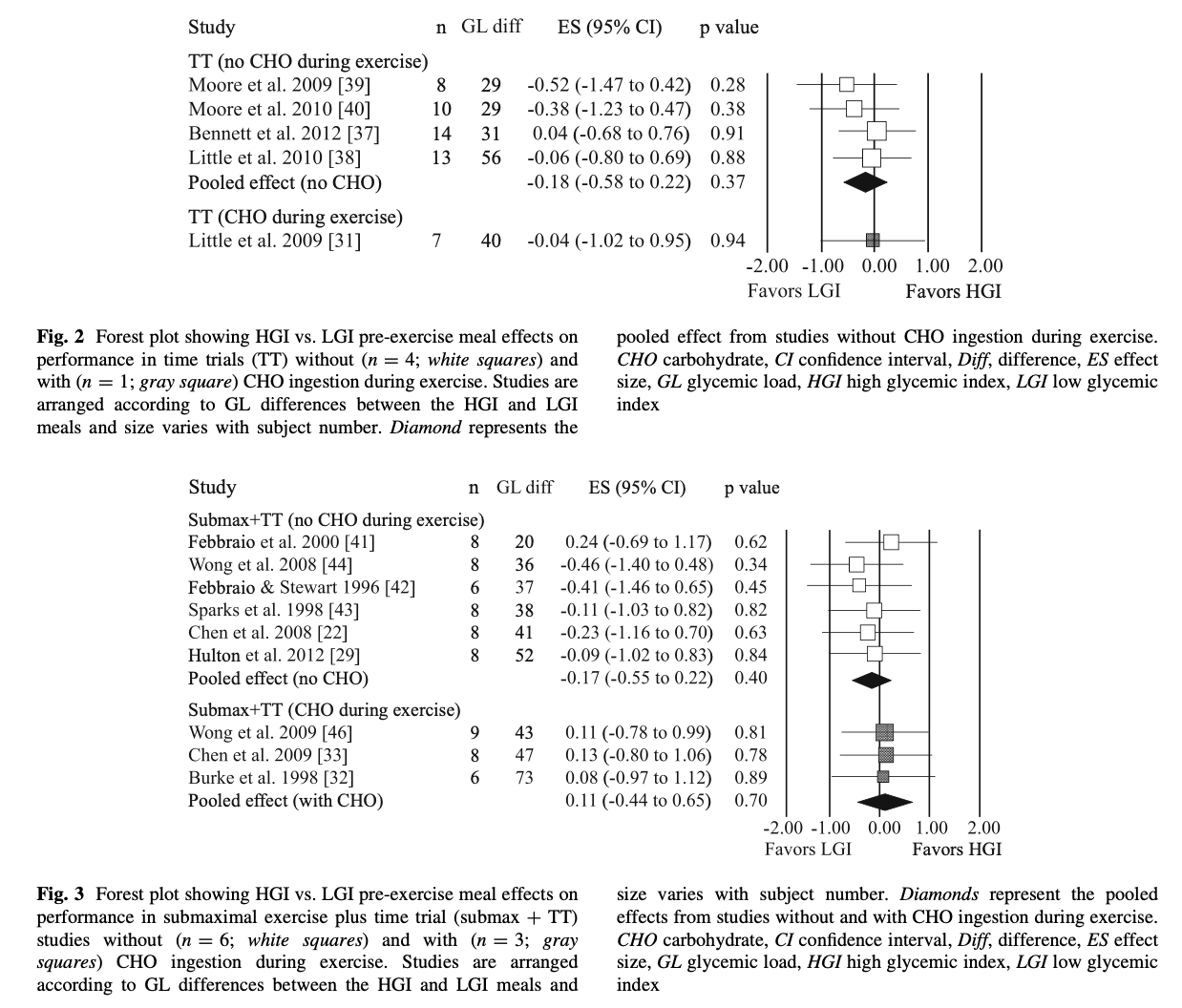
Un point essentiel est également souligné. En conditions réelles de compétition ou d’entraînement long, les athlètes consomment régulièrement des glucides exogènes pendant l’effort. Cet apport direct rend le rôle de l’IG du repas pré-exercice pratiquement négligeable, puisque la glycémie est alors soutenue par la nutrition en course.
Intérêt des IG bas pendant l’effort
Concernant la question des aliments à IG bas à l’effort, la réponse commence elle aussi à être tranchée. La revue de Donaldson et al. (2010) souligne qu’à ce jour, les données scientifiques sont extrêmement limitées. En réalité, une seule étude a comparé la consommation de glucides à IG bas vs. IG élevé (dextrose) pendant un exercice, et les résultats ne montrent aucune différence de performance en endurance sans apports glucidiques.
La méta-analyse de Burdon et al. (2016) confirme qu’il n’existe aucun bénéfice des IG bas à l’effort. Parmi les cinq études disponibles, aucune différence n’a été observée concernant l’insuline, le lactate sanguin, les acides gras libres, le quotient respiratoire, ou encore l’oxydation des glucides et des graisses.
De plus, les IG bas à l’effort pourraient ne pas être sans risque. Dans l’étude de Oosthuyse et al. (2015), les auteurs ont comparé l’ingestion d’isomaltulose (un glucide à IG bas) à un mélange fructose-maltodextrine (IG élevé) lors d’un contre-la-montre. L’isomaltulose a permis une oxydation lipidique plus élevée, donc une moindre inhibition de la mobilisation des graisses. Mais il s’est aussi accompagné de troubles gastro-intestinaux significativement plus marqués (ballonnements, crampes, diarrhées) et d’une performance significativement détériorée.
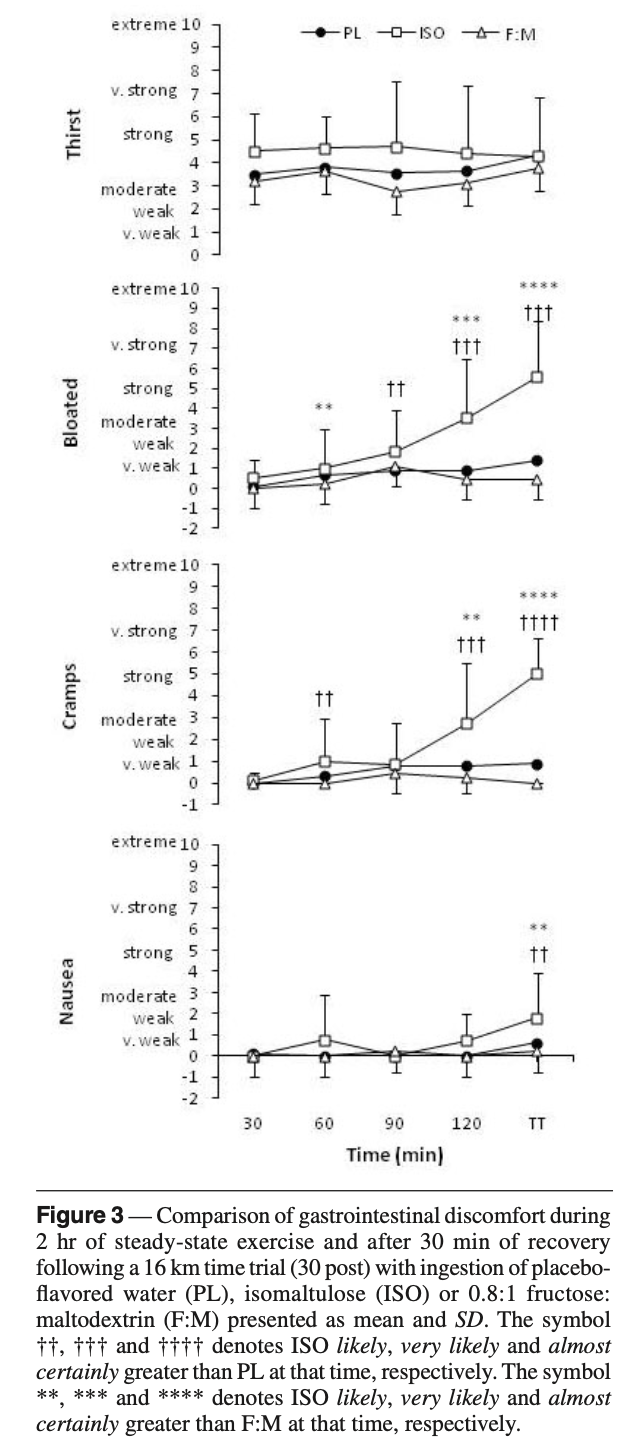
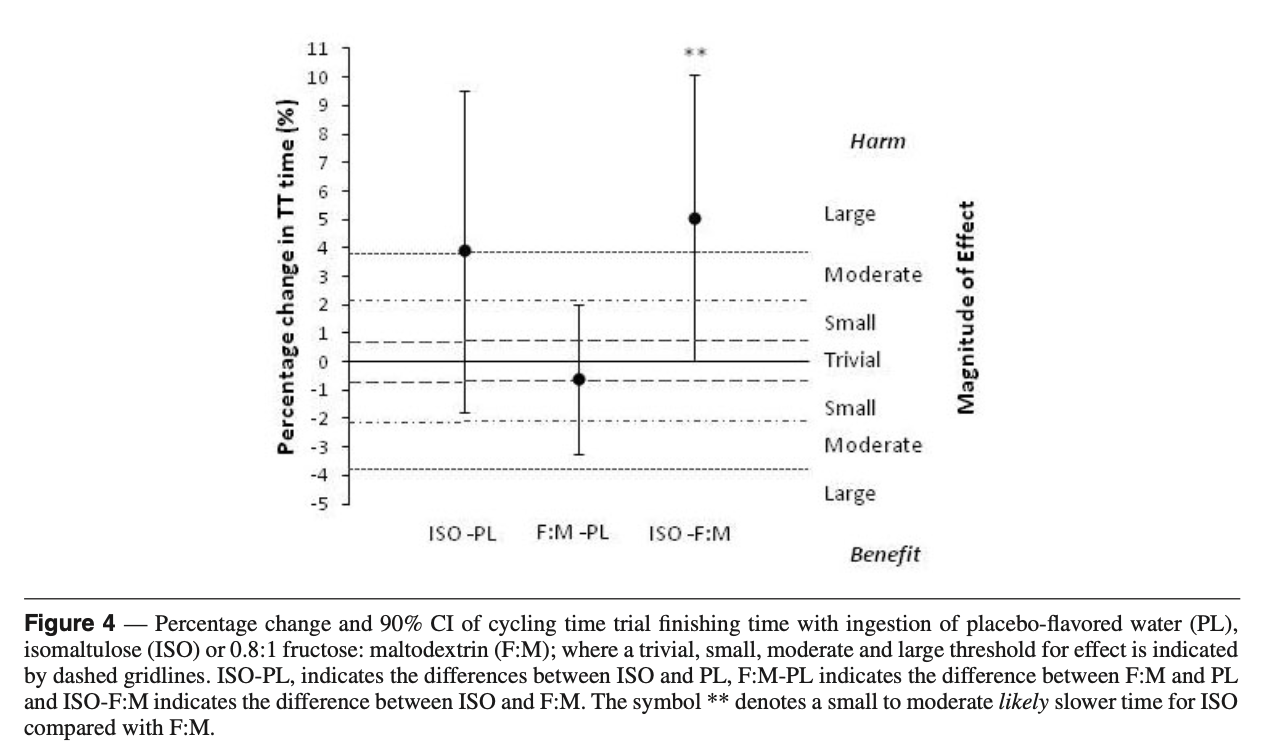
En somme, les aliments à IG bas n’apportent aucun avantage en termes de performance ou de métabolisme énergétique, et peuvent même entraîner des problèmes digestifs défavorables. Pour le trailer, l’essentiel n’est pas l’IG du glucide consommé, mais bien la capacité à assurer un apport régulier et suffisant en glucides tout au long de l’exercice.
Glycémie et endurance : un enjeu de santé ?
Savez-vous qu’après un effort d’endurance prolongé comme un ultra-trail, un athlète peut présenter un profil glycémique proche d’un état prédiabétique ? Sur le long terme, l’endurance est synonyme de meilleure régulation glycémique. Cependant, certaines données montrent qu’un effort d’endurance, extrême ou non, peut paradoxalement s’accompagner d’une tolérance réduite au glucose dans les heures ou les jours qui suivent.
Flockhart et al. (2023) ont testé des athlètes d’endurance après trois heures d’exercice prolongé à intensité modérée. Leur tolérance au glucose était significativement diminuée le lendemain, avec une insulino-résistance accrue. Ce paradoxe est également discuté par Weigert (2023) : après un effort isolé, très prolongé ou très intense, on observe une détérioration temporaire de la régulation glycémique. Les muscles sollicités restent sensibles à l’insuline localement, mais au niveau de l’organisme entier, la priorité devient de rediriger le glucose vers les muscles pour reconstituer le glycogène. Cela s’accompagne alors d’une mise au repos relative du métabolisme glucidique global.
Enfin, Parent et al. (2024) ont étudié les finishers de l’Ultra-Trail Scientifique de Clécy. D’ailleurs, tous les résultats majeurs sont disponibles de manière vulgarisée ici. Leurs résultats montrent que, dans les jours qui suivent la course, certains athlètes présentent une altération transitoire de la régulation glycémique. En pratique, cela signifie que leur organisme gère moins bien une charge en glucose que dans le quotidien. Ce constat met en lumière une vulnérabilité métabolique post-ultra, qu’il faut prendre en compte dans les stratégies de récupération, notamment nutritionnelles.
Nous discutons en détail de ces résultats dans le podcast avec Cassandra Parent et Elsa Heyman, autrices de cette étude (épisode disponible ci-dessous).
Conclusion – Comment éviter l’hypoglycémie en trail ?
L’hypoglycémie en trail est redoutée, mais parfois mal comprise. Comme on l’a vu, elle ne résulte pas d’une mystérieuse “hypoglycémie réactionnelle”, inexistante à l’effort, mais de l’épuisement progressif des réserves de glycogène et d’un apport glucidique insuffisant pendant la course. Les mécanismes physiologiques dont l’inhibition de l’insuline, et la stimulation du glucagon et des catécholamines, assurent normalement une bonne stabilité de la glycémie. Lorsque l’effort se prolonge et que les réserves s’épuisent, seule une stratégie nutritionnelle adaptée permet de prévenir la chute.
Les recherches récentes rappellent aussi que la réponse glycémique est individuelle. Certains trailers sont plus sensibles que d’autres, et les symptômes ne coïncident pas toujours avec la réalité biologique. C’est pourquoi il est essentiel de se connaître et de tester sa nutrition à l’entraînement, d’ajuster les quantités et les sources de glucides, et de privilégier la tolérance digestive.
Enfin, au-delà de la performance, la glycémie pose un enjeu de santé. Des études récentes montrent que, dans les heures et jours qui suivent un ultra, des athlètes peuvent présenter une tolérance réduite au glucose, traduisant une vulnérabilité métabolique transitoire. Ce constat rappelle l’importance de soigner la récupération nutritionnelle et énergétique, pour préserver à la fois la performance et la santé à long terme.
Découvrez cet article en podcast !
Partie 1 – Mes explications
En podcast vidéo
En podcast audio
Partie 2 – Mon interview d’un experte – Elsa Heyman
En podcast vidéo
En podcast audio
Références bibliographiques
• Bowler, A. L. M., Burke, L. M., Coffey, V. G., & Cox, G. R. (2024). Day-to-day glycemic variability using continuous glucose monitors in endurance athletes. Journal of Diabetes Science and Technology, 19322968241250355.
• Burdon, C. A., Spronk, I., Cheng, H. L., & O’Connor, H. T. (2017). Effect of glycemic index of a pre-exercise meal on endurance exercise performance: A systematic review and meta-analysis. Sports Medicine, 47(6), 1087-1101.
• Cryer, P. E. (2008). The barrier of hypoglycemia in diabetes. Diabetes, 57(12), 3169.
• Donaldson, C. M., Perry, T. L., & Rose, M. C. (2010). Glycemic index and endurance performance. International journal of sport nutrition and exercise metabolism, 20(2), 154-165.
• Flockhart, M., Tischer, D., Nilsson, L. C., Blackwood, S. J., Ekblom, B., Katz, A., … & Larsen, F. J. (2023). Reduced glucose tolerance and insulin sensitivity after prolonged exercise in endurance athletes. Acta Physiologica, 238(4), e13972.
• Flockhart, M., & Larsen, F. J. (2024). Continuous glucose monitoring in endurance athletes: interpretation and relevance of measurements for improving performance and health. Sports medicine, 54(2), 247-255.
• Jeukendrup, A. E., & Killer, S. C. (2011). The myths surrounding pre-exercise carbohydrate feeding. Annals of Nutrition and Metabolism, 57(Suppl. 2), 18-25.
• Oosthuyse, T., Carstens, M., & Millen, A. M. (2015). Ingesting isomaltulose versus fructose-maltodextrin during prolonged moderate-heavy exercise increases fat oxidation but impairs gastrointestinal comfort and cycling performance. International journal of sport nutrition and exercise metabolism, 25(5), 427-438.
• Parent, C., Mauvieux, B., Lespagnol, E., Hingrand, C., Vauthier, J. C., Noirez, P., … & Heyman, E. (2024). Glycaemic effects of a 156-km ultra-trail race in athletes: an observational field study. Sports Medicine, 54(8), 2169-2184.
• Perlmuter, L. C., Flanagan, B. P., Shah, P. H., & Singh, S. P. (2008). Glycemic control and hypoglycemia: is the loser the winner?. Diabetes care, 31(10), 2072.
• Prins, P. J., Noakes, T. D., Buga, A., Gerhart, H. D., Cobb, B. M., D’Agostino, D. P., … & Koutnik, A. P. (2025). Carbohydrate ingestion eliminates hypoglycemia and improves endurance exercise performance in triathletes adapted to very low-and high-carbohydrate isocaloric diets. American Journal of Physiology-Cell Physiology, 328(2), C710-C727.
• Riddell, M. C., & Milliken, J. (2011). Preventing exercise-induced hypoglycemia in type 1 diabetes using real-time continuous glucose monitoring and a new carbohydrate intake algorithm: an observational field study. Diabetes technology & therapeutics, 13(8), 819-825.
• Trefts, E., Williams, A. S., & Wasserman, D. H. (2015). Exercise and the regulation of hepatic metabolism. Progress in molecular biology and translational science, 135, 203-225.
• Weigert, C. (2023). The post‐exercise paradox of reduced glucose tolerance and insulin sensitivity. Acta Physiologica, 238(4).
• Zignoli, A., Fontana, F. Y., Lipman, D. J., Skroce, K., Maturana, F. M., & Zisser, H. C. (2023). Association between pre-exercise food ingestion timing and reactive hypoglycemia: Insights from a large database of continuous glucose monitoring data. European Journal of Sport Science, 23(12), 2340-2348.



